Inhalt

Proben und Spülproben aus den Atemwegen, sowohl der Trachea und den Bronchien als auch aus den tiefen Atemwegen (inkl. Alveolen) können wertvolle Hinweise auf Veränderungen der Atemwege und speziell der Lunge geben. Sowohl die Entnahme des Tracheobronchialsekrets (TBS) als auch einer Bronchoalveolarlavage (BAL) sind schnelle, einfache und relativ kostengünstige Untersuchungsmethoden.
Oft ist – in Kombination mit Anamnese und den Befunden der klinischen Untersuchung sowie der Bronchoskopie – eine Diagnosestellung möglich. Komplikationen entstehen im Rahmen der Probenentnahme nur sehr selten und beinhalten u. a. Blutungen und Bronchokonstriktion bei der BAL-Entnahme.
Die unterschiedlichen Techniken der TBS- und BAL-Entnahme sind z. B. bei Schwarz und Kühn (2020) oder Mazan (2018) nachzulesen [1], [2].
Equines Asthma
Für viele Pferdetierärzte frustrierend sind zytologische Befunde des TBS, die nur eine durch neutrophile Granulozyten dominierte entzündliche Reaktion ergeben. Von dieser entzündlichen Reaktion wird häufig auf das Vorliegen einer bakteriellen Bronchitis oder eines hochgradigen Equinen Asthma (RAO = recurrent airway obstruction, COB = chronisch obstruktive Bronchitis) geschlossen. Sicherlich handelt es sich bei Asthma um die häufigste Diagnose, wenn eine Lungenerkrankung vorliegt. Asthma ist jedoch nur ein Überbegriff, der sowohl die COB/RAO als auch die Inflammatory Airway Disease (IAD) beinhaltet.
Wie in der Humanmedizin gibt es vermutlich viele unterschiedliche asthmatische Phänotypen, die unter Umständen mittels zytologischer Untersuchung der BAL genauer differenziert werden können.
Das Zellbild des TBS korreliert nicht zwangsläufig mit dem der BAL und ist damit nicht zwingend repräsentativ für das Geschehen in der Lunge. Vielmehr zeigen sich im TBS Anteile von „rückwärts-fließendem“ und eingeatmetem Sekret und Bestandteilen als auch Sekretionen aus der Trachea selbst, sowie „vorwärts-fließenden“ Sekretionen aus den Bronchien und der Tiefe der Lunge inklusive der Alveolen [2].
Merke
Aus diesem Grund ist die bevorzugte Probe für die Diagnose von IAD (und RAO) die BAL [2], [3].
Und obwohl Pferde mit IAD eine milde neutrophile Entzündungsreaktion haben können (> 5(8) % und < 25%) und Pferde mit RAO eine höhergradige (> 25%), können, basierend auf der Zytologie allein, Fälle nicht immer eingeordnet werden [2]. Bei IAD kann es außerdem oder zusätzlich zu den vermehrt vorliegenden neutrophilen Granulozyten zur prozentualen Zunahme anderer Zellpopulationen, wie der Mastzellen oder der eosinophilen Granulozyten, kommen [2], [3] (Abb. 1).
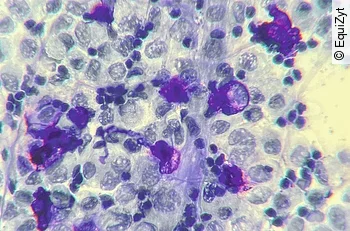
Bei den klinischen Symptomen besteht eine klare Beziehung zwischen dem vermehrten Auftreten von Mastzellen und einer Hyperreagibilität der Lunge [4]. Auch zwischen der prozentualen Anzahl der neutrophilen Granulozyten und Husten gibt es eine Beziehung [5]. Für Pferde mit IAD scheint zu gelten, dass mastzell- oder eosinophilen-assoziiertes Asthma eher mit wenig Schleim in der Trachea einhergeht im Vergleich zu neutrophilem Asthma. Des Weiteren sind die betroffenen Pferde für das gleichzeitige Auftreten von EIPH, Leistungsschwäche und einem weniger guten Ansprechen auf die Therapie prädisponiert, vergleicht man sie mit Pferden mit neutrophilem mittelgradigem Asthma [6].
Hilfreich bei der Diagnose von Asthma sind jedoch nicht nur die unterschiedlichen Entzündungszellen und das Auftreten von Curschmann-Spiralen oder schaumigen Alveolarmakrophagen. Auch inhalierte Fremdbestandteile, wie Schimmelpilzbestandteile (z. B. Alternaria-Sporen), Rußpartikel, Eichenprozessionsspinner-Härchen und Pollen sind identifizierbar. Diese Fremdbestandteile können beispielsweise Hinweise auf eine staubbelastete Atemluft geben und somit zur Erklärung beitragen, warum ein vermeintlich haltungsoptimierter Asthmapatient nicht auf die Therapie anspricht.
TBS oder BAL?
- Das Zellbild von TBS und BAL korreliert nicht zwangsläufig.
- Das Zellbild der BAL korreliert besser mit dem Geschehen in der Lunge als das des TBS.
- Den größten Informationsgewinn gibt eine Kombination aus TBS und BAL.
- Auch die inhalierten Fremdbestandteile können interessant sein.
- Zur Diagnose eines gering- bis mittelgradigen Asthmas wird eine BAL empfohlen.
Neutrophile Entzündung
Bei gesunden Pferden finden sich kaum neutrophile Granulozyten in TBS (< 20%) oder BAL (< 5%). Sind die neutrophilen Granulozyten erhöht, liegt eine neutrophile Entzündung vor, die entweder septisch oder nicht-septisch sein kann [7].
Septische Entzündungen können mit bakteriellen, viralen, fungalen, protozoären oder parasitären Erkrankungen vorkommen [7]. Bei den nicht-septischen Entzündungen handelt es sich meist um Equines Asthma, wobei es hier auch zu einer gewissen Überlappung der zytologischen Befunde zwischen mittelgradigem und hochgradigem Asthma kommen kann [7].
Die Zytologie von TBS und BAL hilft jedoch nicht nur, septische von nicht-septischen neutrophilen Entzündungen zu unterscheiden, sondern sie liefert auch eine Vielzahl anderer Informationen.
Lungenbluten
Exercise induced Pulmonary Haemorrhage (EIPH, belastungsassoziiertes Lungenbluten) ist vermutlich die Folge von hohem hydrostatischem Druck im Lungenkreislauf in Kombination mit den negativen Pleuraldrücken während einer Belastung, die eine größere transmurale Druckdifferenz bewirken [2]. EIPH stellt gerade beim Sportpferd die Hauptdifferenzialdiagnose für Blutungen in der Lunge dar.
Erythrozyten sind im Rahmen frischer Blutungen zu sehen. Finden in der Lunge Blutungen statt, werden die Erythrozyten phagozytiert (Erythrophagozytose) und sind in den Makrophagen nach ca. 24 h nachweisbar. Insgesamt können sowohl Erythrozyten als auch phagozytierte Erythrozyten bis zu 14 Tage nach einer Blutung in der BAL zu sehen sein [7].
Das Hämoglobin wird in den Makrophagen weiter abgebaut. Diese Hämosiderophagen enthalten im Zytoplasma Hämoglobinabbauprodukte, die goldbraun bis dunkelblau erscheinen können. Sie können mit einer Diff-Quick-Färbung dargestellt werden, sind aber in einer Spezialfärbung mit Berliner Blau deutlicher zu sehen [7]. Die Darstellung von Hämosiderophagen in der BAL ist von 48 h nach der Blutung (Hämoglobin muss erst zu Hämosiderin abgebaut werden) bis ca. 4 Wochen nach der Blutungsepisode möglich [7] (Abb. 2).
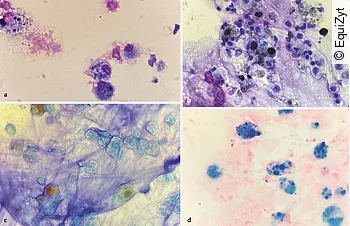
Aber auch andere Lungenerkrankungen, wie interstitielle Pneumopathien, können mit Lungenbluten einhergehen [8], [9], [10], [11]. Zusätzlich sollte bei Lungenbluten immer das Herz mituntersucht werden, da neben einer pulmonalen Hypertension (ggf. auch mit Cor pulmonale) auch paroxysmales Vorhofflimmern oder andere Rhythmusstörungen zu Blutdruckschwankungen im Lungenkreislauf führen können, die dann wiederum mit Blutungen einhergehen.
Zusätzlich können Lungenblutungen in Verbindung mit Lungenfremdkörpern, Bronchopneumonie oder tumorösen Erkrankungen der Lunge einhergehen. Auch Gerinnungsstörungen sollten abgeklärt werden. In der Humanmedizin werden Lungenblutungen bei multiplem Myelom und systemischem Lupus beobachtet.
Eosinophile Erkrankungen der Lunge
Im Rahmen einer IAD kann es zur prozentualen Erhöhung von eosinophilen Granulozyten in der BAL kommen. Diese kann allein oder gemeinsam mit neutrophilen Granulozyten und/oder Mastzellen sein. Das vermehrte Auftreten von eosinophilen Granulozyten in der BAL scheint aber auch einen saisonalen Charakter zu haben [12]. Speziell bei längerem Bestehen müssen auch Parasiten differenzialdiagnostisch berücksichtigt werden, wie z. B. Lungenwürmer, aber auch Spulwurmlarvenwanderungen durch die Lunge. Sehr selten können auch Bandwurmzysten in der Lunge zu finden sein (z. B. Echinococcus equi).
Weitere Differenzialdiagnosen für eine erhöhte Anzahl von eosinophilen Granulozyten sind Hypersensitivität oder seltene Erkrankungen wie die idiopathische eosinophile Pneumonie und MEED (Multisystemic eosinophilic epitheliotropic Disease). Auch im Rahmen einer neoplastischen Erkrankung, die z. B. mit der Bildung von IL-4 oder IL-5 einhergeht, kann es zu einer Eosinophilie kommen, die dann als paraneoplastisch anzusehen ist. Denkbar ist auch eine Medikamentenreaktion, die mit Eosinophileninfiltration der Lunge einhergeht [2], [9], [10], [13].
Granulomatöse Pneumonie
Granulomatöse Entzündungsreaktionen in der Lunge gehen häufig mit mehrkernigen Riesenzellen einher. Diese entstehen durch eine Transformation von Makrophagen. Auch aktivierte Makrophagen können beobachtet werden. Zu den granulomatösen Entzündungen zählen die Sarkoidose und die Tuberkulose.
Grundsätzlich kann dieser Entzündungstyp aber auch mit der Abwehr anderer Antigene einhergehen [14], [15].
Interstitielle Pneumopathien
Diffuse, interstitielle Lungenerkrankungen sind eher selten und können von einer Vielzahl von Ursachen ausgelöst werden, die häufig zum Zeitpunkt der Diagnosestellung nicht mehr identifiziert werden können.
Eine Ausnahme bezüglich der vermutlichen Ätiologie stellt beim Pferd die Equine multinoduläre Lungenfibrose (EMPF) dar, bei der so gut wie immer Gammaherpesviren und im Speziellen EHV-5 (und EHV-2) in der BAL und im Lungengewebe nachgewiesen werden können. EMPF kann mit intranukleären Einschlusskörperchen in den Makrophagen der BAL einhergehen [8].
Welche Bedeutung beim Pferd die Hypersensitivitätspneumonitis (exogen-allergische Alveolitis) hat, ist noch unklar. In der Humanmedizin finden sich bei diesen Fällen, ähnlich wie bei der Sarkoidose, deutlich vermehrt Lymphozyten in der BAL. Dies könnte auch beim Pferd der Fall sein. Wie auch beim Menschen wird beim Pferd ein häufigeres Vorkommen vermutet [11], [16]. Die Hypersensitivitätspneumonitis beruht auf einer Typ-III- bzw. Typ-IV-Immunreaktion, die durch eine Vielzahl von Antigenen ausgelöst werden kann. In der Humanmedizin ist die bekannteste die „Farmerlunge“, ausgelöst durch Geflügelantigene. Die Hypersensitivitätspneumonitis des Menschen geht bis auf wenige Ausnahmen mit einer lymphozytären Alveolitis einher, wobei der Anteil der Lymphozyten zwischen 50 und 70% liegt.
Weitere interstitielle Lungenerkrankungen sind die toxische Pulmopathie, z. B. nach Aufnahme von Pyrrolizidinalkaloiden, aber auch die Silikose, Asbestose oder eine Schädigung der Lunge nach Rauchinhalation. Nach dem Einatmen von Rauch, z. B. bei einem Stallbrand, können Karbonpartikel noch über Jahre in den Makrophagen beobachtet werden [2], da Alveolarmakrophagen sehr langlebig sind.
Ein Verdacht auf eine interstitielle Lungenerkrankung (und/oder Fibrose) besteht immer dann, wenn ein in der BAL vermeintlich unauffälliges Differenzialzellbild mit deutlichen klinischen Anzeichen einer Lungenerkrankung, z. B. mit hochgradiger Dyspnoe, einhergeht und Asthma sowie andere infektiöse Lungenerkrankungen (z. B. Pleuropneumonie) ausgeschlossen sind.
Opportunistische Infektionen
Auch opportunistische Infektionen können mittels BAL, teils mit Spezialfärbungen, gefunden werden. Dazu zählen z. B. Pneumocystis jirovecii, Cryptococcus neoformans oder Mykosen (Aspergillus, Candida), auch wenn diese beim Pferd sicherlich selten bis sehr selten sind [7], [17].
Neoplasien
Bei primären oder auch sekundären Tumorerkrankungen bzw. Metastasen in der Lunge können Zellen in der BAL -Zytologie zu sehen sein. Dies betrifft unter anderem den sog. „granular cell tumor“ des Pferdes, aber natürlich auch Melanome oder Plattenepithelkarzinom-Metastasen [17].
Sonstiges
In Einzelfällen können, wenn ein bestimmter Verdacht besteht, Spezialfärbungen, wie die Sudanfärbung auf Lipide, durchgeführt werden. Des Weiteren gibt es in sehr seltenen Fällen Befunde, die verdächtig sind für Erkrankungen, die beim Pferd (noch) nicht beschrieben sind, wie z. B. die Alveolarproteinose, die mit einer Schädigung der Surfactant-Clearance einhergeht und zu einer Anhäufung von Surfactant in den Alveolen führt. Dies würde sich vermutlich als reichlich amorphes PAS-positives Material in der BAL darstellen.
Kontaminationen
Selten finden sich auch Kontaminationen aus den oberen Atemwegen oder dem Oropharynx in TBS und BAL, die erkannt werden müssen. So können Plattenepithelien mit anhaftenden Bakterien oder auch Simonsiella spp. gesehen werden [7] (Abb. 3).
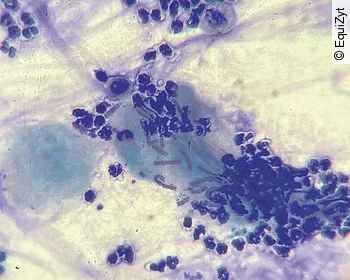
Fazit für die Praxis
Die Zytologie von TBS und BAL dient nicht nur dazu, die unterschiedlichen Untergruppen des Equinen Asthmas zu unterscheiden und die Inspiration von Fremdpartikeln zu beurteilen, sondern sie hilft auch, Hinweise auf eine Vielzahl an anderen Lungenerkrankungen, wie eosinophile Pneumonie, Lungenbluten, interstitielle Lungenerkrankungen oder Tumorerkrankungen der Lunge (z. B. Granular Cell Tumour), zu erhalten und zur Diagnosestellung beizutragen. Beide Untersuchungsmethoden weisen eine gute Praktikabilität und Patientenverträglichkeit auf.
Der Originalartikel zum Nachlesen:
Schwarz B, Kühn H. TBS- und BAL-Zytologie – Es ist nicht immer Equines Asthma. Pferdespiegel 2021; 24(04): 156 - 161. doi:10.1055/a-1669-4082
(JD)
- Schwarz B, Kühn H. Durchführung und Probenaufbereitung von Tracheobronchialsekret und Bronchoalveolarlavage in der Pferdepraxis und die häufigsten Fehlerquellen. Tierärztl Umschau 2020; 3: 12-17
- Mazan M. Respiratory Secretions. In: N. Pusterla N, Higgins J, Hrsg. Interpretation of Equine Laboratory Diagnostics John Wiley & Sons, Inc., USA; 2018: 363-378
- Couëtil LL, Cardwell JM, Gerber V, Lavoie JP, Léguillette R, Richard EA. Inflammatory Airway Disease of Horses–Revised Consensus Statement. J Vet Intern Med 2016; 30 (02) 503-515
- Hofmann AM. Bronchoalveolarlavage: Sampling Technique and Guidelines for Cytologic Preparation and Interpretation. Vet Clin Equine 2008; 24: 423-435
- Bedenice D, Mazan MR, Hoffmann AM. Association between Cough and Cytology of Bronchoalveolar Lavage Fluid and Pulmonary Function in Horses Diagnosed with Inflammatory Airway Disease. J Vet Intern Med 2008; 22: 1022-1028
- Boshuizen B, De Bruin M, Dewulf J, Delesalle C. Sport Horses with Inflammatory Airway Disease (IAD) with Predominantly Eosinophils or Mast Cells Are More Predisposed to Poor Performance, Exercise Induced Pulmonary Haemorrhage (EIPH) and Have Shorter Careers When Compared to Horses with Neutrophilic IAD. Equine Vet J 2014; 46(Se7): 7
- Cian F, Monti P, Durham A. Cytology of the lower respiratory tract in horses: An updated review. Equine Vet Edu 2015; 27: 544-553
- Schwarz B, Schwendenwein I, van den Hoven R. Successful outcome in a case of equine multinodular pulmonary fibrosis (EMPF) treated with valacyclovir. Equine Vet Edu 2013; 25: 389-392
- Horan EM, Metcalfe LVA, de Warte M, Cahalan SD, Katz LM. Pulmonary and hepatic eosinophilic granulomas and epistaxis in a horse suggestive of multisystemic eosinophilic epitheliotropic disease. Equine Vet Edu 2013; 25: 607-613
- Magi GE, Mari S, Mariotti F, Rossi G. Idiopathic eosinophilic pneumonia with associated pulmonary vasculitis in horse: a case series. Vet Med Open J 2016; 1: 18-21
- Schwarz B, Kühn H. Interstitielle Pneumopathie bei einer Warmblutstute – Es muss nicht immer Equines Asthma sein!. Tierärztl Umschau 2020; 4: 48-53
- Riihimäki M, Lilliehöök I, Raine A, Berg M, Pringel J. Clinical alterations and mRHA levels of IL-4 and IL-5 in bronchoalveolar cells of horses with transient pulmonary eosinophilia. Res Vet Sci 2008; 85: 52-55
- Bell SA, Drew CP, Wilson WD, Pusterla N. Idiopathic chronic eosinophilic pneumonia in 7 horses. J Vet Intern Med 2008; 22: 648-653
- Pusterla N, Pesavento PA, Smith P, Durando MM, Magdesian KG, Wilson WD. Idiopathic granulomatous pneumonia in seven horses. Vet Record 2003; 153: 653-655
- Spiegel IA, White SD, Foley JE, Drazenovich NL, Ihrke PJ, Affolter VK. A retrospective study of cutaneous equine sarcoidosis and its potential infectious aetiological agents. Vet Derm 2006; 17: 51-62
- Moore JE, Matsuda M, Yamamoto S, Buckley T, Millar BC. Hypersensitivity Pneumonitis in the Horse: An Underdiagnosed Condition?. J Equine Vet Sci 2004; 24 (12) 510-511
- Davis E. Disorders of the Respiratory System. In: Reed SM, Bayly WM, Sellon DC. Hrsg. Equine Internal Medicine. St. Louis, Missouri: Elsevier; 2018



